Helsepersonell står overfor et konstant press for å redusere kostnader og øke effektiviteten, samtidig som de skal opprettholde høy kvalitet på pasientbehandlingen og forhindre krysskontaminering. Å ivareta sikkerheten til både pasient og helsepersonell forutsetter strenge aseptiske rutiner i operasjonsstuen – men selv da kan infeksjoner oppstå.
Helsetjenesteassosierte infeksjoner (HAI) er en betydelig utfordring både helsemessig og økonomisk, og postoperative sårinfeksjoner (POSI) er en av de største bidragsyterne. Forekomsten av POSI påvirkes av flere faktorer. Mikroorganismer som bakterier, virus og sopp kan forurense operasjonsmiljøet gjennom helsepersonell, bekledning eller kirurgisk utstyr og instrumenter. Atferd i operasjonsstuen spiller også en rolle – brudd på sterile rutiner, som utilstrekkelig håndhygiene, svikt i å opprettholde sterilt felt eller hanskebrudd, kan øke risikoen for at patogener introduseres i operasjonsområdet.
Til tross for etablerte prosedyrer, er infeksjoner fortsatt en stor utfordring i det kirurgiske miljøet. Postoperative sårinfeksjoner kan føre til behov for utvidet behandling – som lengre sykehusopphold, økt bruk av personellressurser, ekstra medikamenter, medisinsk utstyr, høyere energiforbruk og eventuelt nye kirurgiske inngrep. Dette øker både kostnader, belastning på helsevesenet og risiko for pasienten – og bidrar samtidig til redusert bærekraft.
Forekomst av infeksjoner
Det anslås at én av 20 pasienter som gjennomgår kirurgi utvikler en postoperativ sårinfeksjon (POSI)1, og eksponeringsraten for blodkontakt blant ansatte under kirurgi er så høy som 10,4 per 100 inngrep2. Det er avgjørende å sikre pasientsikkerheten i operasjonsstuen og beskytte helsepersonell mot infeksjoner som overføres via blod.
I Europa rammer postoperative sårinfeksjoner over en halv million mennesker hvert år og fører til en merkostnad på 19 milliarder euro3.
Eksponering for infeksjon
Helsepersonell utsettes jevnlig for sykdomsfremkallende mikroorganismer. Stikkskader er et betydelig risikoområde – det anslås at det skjer rundt én million stikkskader i Europa hvert år4. Slike hendelser utsetter ansatte for smitte fra pasientens blod, inkludert alvorlige blodbårne sykdommer som hepatitt B, hepatitt C og HIV.
Konsekvensene av infeksjoner på operasjonsstedet
Infeksjoner på operasjonsstedet er kostbare å behandle; De forårsaker også smerte og traumer for pasienter. En SSI kan for eksempel bety at en pasient utvikler en dypvevsinfeksjon, noe som resulterer i at pasienten må forbli innlagt på sykehus i lengre tid, noe som krever mer personaltid, medisiner, utstyr, energibruk og potensielt ytterligere kirurgiske inngrep, og alle disse har en miljøpåvirkning og kunne vært forhindret.
SSI er forårsaket av bakterier som kommer inn gjennom snitt laget under operasjonen. Mikroorganismene kommer inn ved ett av følgende:
- Fra huden til pasienter
- Fra kirurgene og annet operasjonspersonell
- Fra luften
- Fra forurensede overflater eller instrumenter som brukes under operasjonen5
Å forhindre SSI er ikke lett. For eksempel er det anslått at omtrent en tredjedel av befolkningen naturlig bærer bakterien, Staphylococcus aureus, på huden og i neseborene6. Noen stammer av denne bakterien (f.eks. meticillinresistente Staphylococcus aureus, MRSA) er multiresistente organismer. Både stafylokokker og enterokokkbakterier kan overleve i dager til måneder etter tørking på ofte brukte sykehusstoffer og plast7.
Luften er også en kilde til potensiell forurensning. Mennesker kaster tusenvis av hudskjell hvert minutt8, som hver potensielt bærer bakterier (80 % av bakteriene kommer fra luften9).
Hansker for å forhindre infeksjon
Å forhindre infeksjon og krysskontaminering i operasjonsstuen innebærer å ta hensyn til luft, pasienter, ansatte, utstyr og overflater. Vi samarbeider med helsepersonell for å finne de mest effektive måtene å forhindre infeksjon og krysskontaminering på.
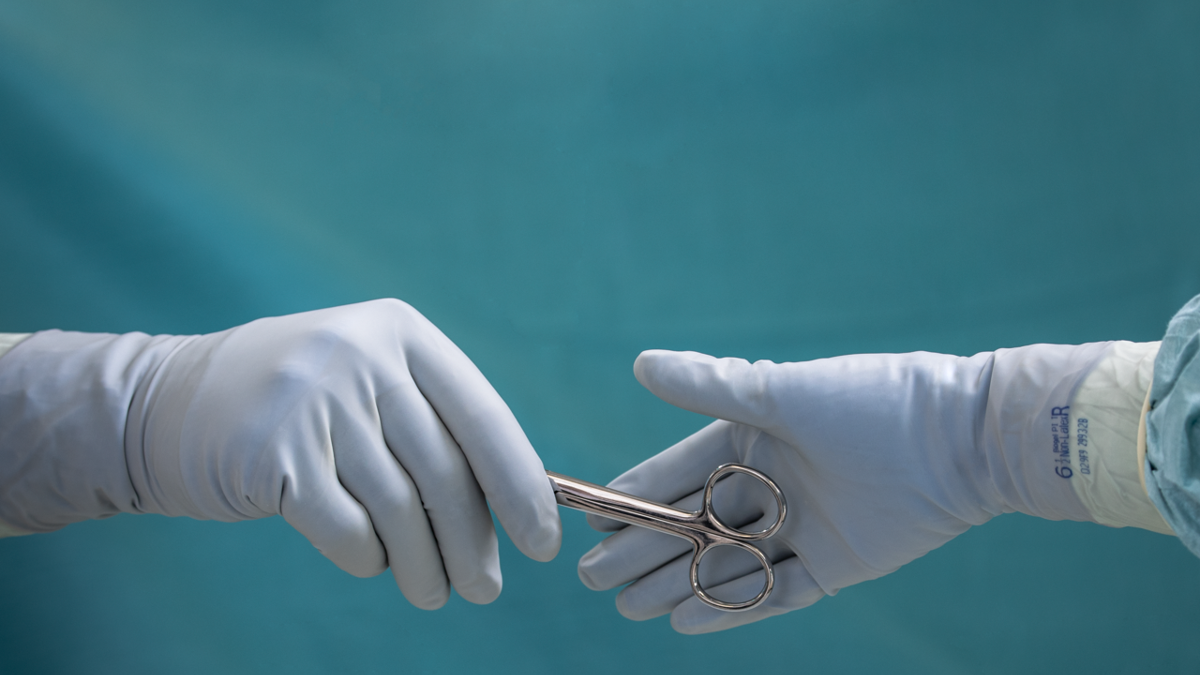
Operasjonshansker
Enkle hansker:
Operasjonshansker spiller en viktig rolle i å redusere risikoen for infeksjon, både for helsepersonell og pasienter10, 11, og er en av mange faktorer som samarbeider for å forhindre kontaminering på operasjonsstuen10. Dersom en hanske perforeres av en nål og barrieren brytes går beskyttelsen tapt og hullet kan være usynlig. Det er økt risiko for sårinfeksjon når det går hull på operasjonshansker11.
Pulver på operasjonshansker kan brukes for å gjøre det lettere å ta på og av operasjonshansker, men det kan føre til redusert motstand mot infeksjon, bakteriell forurensing av omgivelsene, fremmedlegemereaksjon, forsinket sårtilheling, adheransedannelse og granulomdannelse12, 13. Alle disse potensielle konsekvensene kan øke risiko for postoperativ sårinfeksjon SSI14 .
Doble hansker med punkteringsindikasjonssystem:
Doble hansker med indikasjonssystem for brudd på hanskebarrieren - ved å bruke både under- og overhansker - gjør det mulig for helsepersonell å oppdage hull i ytterhansken så snart det oppstår. Dette betyr at man raskt kan skifte hansker og fortsette operasjonen uten å redusere beskyttelse mot kryssinfeksjon15, 16.
En studie av operasjonshansker brukt under kirurgiske inngrep viste at hull ble oppdaget i 90,2 % av tilfellene når det ble benyttet indikatorhansker. Til sammenligning ble hull kun oppdaget i 23 % av tilfellene ved bruk av to vanlige hansker, og i 36 % ved bruk av én enkelt hanske15.
Bruk av doble hansker er dokumentert å redusere risikoen for nålestikk, kuttskader og eksponering for blodbårne infeksjoner. En Cochrane-gjennomgang fra 2014 konkluderte med at bruk av doble hansker reduserer risikoen for perforasjon av den indre hansken med 71 %, sammenlignet med bruk av enkle hansker16.
Ledende helsemyndigheter anbefaler bruk av doble hansker ved kirurgi:
- Centers for Disease Control and Prevention (CDC)17
- National Association of Theatre Nurses (NATN)18
- Association of periOperative Registered Nurses (AORN)19
- American College of Surgeons (ACS)20
- Royal College of Surgeons of England18
- Australian College of Operating Room Nurses18
Forebygging av infeksjon med bekledning
Bekledning spiller en viktig rolle i infeksjonsforebygging – ved å beskytte både pasient og operasjonsteam mot kontaminering og bidra til ren luft i operasjonsstuen.
Flergangs (gjenbrukbar) avdelingsbekledning
Tradisjonell tekstilbasert avdelingsbekledning vaskes mellom bruk og benyttes på nytt. Bruken av flergangs bekledning vekker imidlertid bekymring knyttet til hvor rene klærne faktisk er etter vask, samt potensiell risiko knyttet til fiberslipp, helse- og sikkerhet for brukerne og miljøpåvirkning.
Hygienisk kvalitet ved bruk av flergangs avdelingsbekledning
Flekker, slitasje og usynlige farer som bakterier kan svekke både beskyttelsen og den hygieniske kvaliteten.
Kan man i det hele tatt garantere at vaskeriprosessene er tilstrekkelig effektive – enten vasken utføres internt eller av en ekstern leverandør? Studier viser at vaskerier kan være en kilde til forurensning, selv i områder som anses som rene, noe som fører til rekontaminering etter desinfeksjon. I én studie konkluderte en epidemiolog med at vaskeriet kunne utgjøre en hittil oversett smittevei for helsetjenesteassosierte infeksjoner21.
Vanskeligheten med å effektivt fjerne motstandsdyktige bakterier, som Clostridium difficile, ble dokumentert ved et stort akademisk universitetssykehus i USA. Der ble det påvist høye nivåer av C. difficile både i urene og rene områder av vaskeriet – samt på håndtakene til kjøretøyene som leverte det ferdig vaskede tøyet tilbake til sykehuset²².
Vask av tekstilbasert bekledning fører til fiberslipp, noe som øker mengden luftbårne partikler. Dette utgjør en risiko for postoperative sårinfeksjoner (POSI). Kontaminering av operasjonssår med fibre kan også bidra til komplikasjoner som blodproppdannelse (trombogenese), infeksjoner, forsterket inflammasjon, forsinket sårtilheling, granulomer, adheranser og kapseldannelse.
Helse og sikkerhet ved bruk av flergangs avdelingsbekledning
Arbeidshelse er en viktig del av bærekraft, og en sentral faktor for å ivareta både helse og sikkerhet er å redusere risikoen for eksponering for kontaminert materiale blant alt personell. Ved bruk av flergangs tekstiler innebærer vask og håndtering av avdelingsbekledning en risiko for både brukere, pasienter og vaskeripersonale²³. Sykehusansatte som jobber i vaskeri, håndterer gjenbrukstekstiler gjentatte ganger og utsettes dermed for økt risiko for smitte og eksponering i vaskerimiljøet.
Miljøpåvirkning ved bruk av flergangs avdelingsbekledning
Flergangs avdelingsbekledning har også en tydelig miljøpåvirkning. Vask av gjenbrukstekstiler fører til betydelig vannforbruk²⁴, samtidig som antibiotikaresistente mikroorganismer kan slippes ut i avløpsvannet²⁵ – sammen med biocider og vaskemidler. I tillegg krever vaskeriene store mengder varmt vann, noe som innebærer høyt energiforbruk. Faktisk står vaskeriene for omtrent 50–75 % av det totale forbruket av varmt vann i et sykehus²⁶. Transport og levering av vaskede tekstiler bidrar i tillegg til utslipp av CO₂.
Engangs avdelingsbekledning (til én pasient)
Engangs avdelingsbekledning bidrar til infeksjonsforebygging i helsetjenesten. Spesielt viser studier at avdelingsbekledning i polypropylen gir betydelig lavere bakteriekontaminering i luft og operasjonssår sammenlignet med tradisjonelle bomullsskjorter og -bukser²⁷.
Bruk av avdelingsbekledning til én pasient sikrer at brukeren får et nytt, kvalitetskontrollert plagg for hver bruk. Dette eliminerer risikoen for slitasje eller kontaminering fra tidligere bruk.
Clean Air Suit
Ultraren luft i operasjonsstuen oppnås gjennom en kombinasjon av laminær luftstrøm, begrenset antall døråpninger, færre personer til stede – og bruk av Clean Air Suit. Dette er særlig viktig ved ortopediske inngrep, implantatkirurgi og inngrep på barn.
Clean Air Suit er spesielt utviklet for å redusere spredning av luftbårne mikroorganismer fra personell. Sammenlignet med flergangs bekledning laget av bomull/polyester, gir Clean Air Suit betydelig bedre beskyttelse og høy motstand mot bakteriell gjennomtrengning²⁸ – selv ved bruk av ordinær ventilasjon i operasjonsstuen²⁹.
Forebygging av kontaminering fra pasientens hud
Kirurgisk oppdekking og helkroppsvask bidrar til å forhindre at mikroorganismer fra pasientens hud kontaminerer operasjonssåret og fører til postoperative sårinfeksjoner (POSI).

Kirurgisk oppdekking
Kirurgisk oppdekking hindrer overføring av mikroorganismer fra pasientens hud under operasjoner. Væsketette materialer bidrar til infeksjonskontroll, mens effektiv væskekontroll gir et tørrere og tryggere arbeidsområde. De mest effektive oppdekkingsproduktene har færre komponenter og er enkle å bruke – noe som reduserer risikoen for kontaminering.
Vask av huden
Helkroppsvask reduserer bakteriemengden på huden og bidrar til å senke risikoen for infeksjon i operasjonsområdet. Det finnes ulike metoder for å rense huden:
- Såpe og vann brukes ofte som standard prosedyre for pasientvask. Men denne metoden kan i realiteten føre til at bakterier fra hudens naturlig koloniserte områder spres utover huden30.
- Preoperativ kroppsvask med povidon-jod gir noe beskyttelse, men tilstedeværelse av blod, puss og fett under kirurgi kan redusere effekten31.
- Flere studier har vist at klorheksidindiglukonat-løsning kan bidra til å redusere forekomsten av helsetjenesteassosierte infeksjoner, spesielt i intensivavdelinger32. Nyere kirurgiske retningslinjer anbefaler at pasienter dusjer med klorheksidindiglukonat to ganger før operasjon, og lar løsningen virke i minst ett minutt før den skylles av33. Klorheksidin er også assosiert med lavere risiko for hudreaksjoner sammenlignet med alternative produkter34.
Redusering av potensiell infeksjonsrisiko med kirurgiske prosedyrepakker
I tillegg til å øke effektiviteten og bekvemmeligheten, reduserer kirurgiske prosedyrepakker som ProcedurePak potensialet for å introdusere flere kilder til mikroorganismer i OR35. Alle komponentene, kirurgiske instrumenter og prosedyrespesifikke operasjonsoppdekkinger og frakker som kreves for å utføre en operasjon er inkludert i en enkelt pakke. Pakningen danner ikke bare grunnlaget for kortere forberedelsestid, kortere åpnings- og oppsettstid38, men også for å redusere risikoen for kontaminering i operasjonssalen på grunn av færre pakker som skal åpnes39.
Alt-i-ett og engangsbruk
ProcedurePak er designet for å inkludere enhver engangskomponent som kreves for en enkelt kirurgisk prosedyre i en enkelt pakke, noe som betyr at det er færre pakker å åpne, redusert avfall i operasjonsstuen36 og mindre risiko for kontaminering37.
Alt-i-ett-fordelen av ProcedurePak gir også mulighet for et raskere operasjonsoppsett, noe som bidrar til en generell reduksjon i prosedyrevarigheten, noe som også har vist seg å redusere risikoen for SSI.



