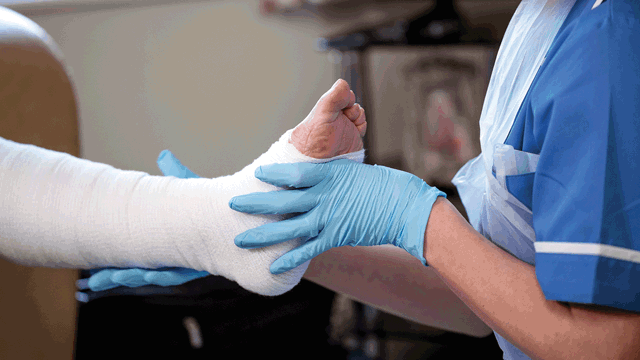
Den minste berøring, støt eller til og med en klem, kan forårsake smertefulle sår og blemmer. For noen pasienter kan dette bety et liv dominert av plager, smerte og endeløse bandasjeskift.
Med forståelse og riktig omsorg kan ting forbedres for disse pasientene.
Hvordan påvirker EB pasienter og deres familier/omsorgspersoner?
EB kan variere i alvorlighetsgrad av symptomer, alt fra mild til alvorlig. Imidlertid opplever alle pasienter med EB smerte og ubehag. Lidelsen er ikke bare begrenset til huden, men strekker seg til det psykologiske: frykten for et klesskift, et liv diktert av rutine og regime. Konsekvensene for pasienter, familier, omsorgspersoner og helsepersonell kan skape stor fortvilelse.
Utfordringer
Med sår i mange forskjellige stadier av tilhelingen, er behandlingen av EB kompleks. 2
Det er viktig å velge et bandasjeregime som ikke skader pasientens skjøre hud ytterligere. 2 Dette kan være spesielt utfordrende.
Faktorer å vurdere når du utvikler en behandlingsplan for EB inkluderer:
- beskyttelse av huden rundt såret
- unngå stripping av huden
- håndtering av biobyrden
- væskehåndtering
Hvordan velger du den beste sårbandasjen for EB?
Kombinasjonen av skjør hud og hyppige bandasjeskift betyr at atraumatiske bandasjer anbefales for å forhindre ytterligere smerte, skade eller blødning. 2 Silikonbaserte bandasjer er enklere å applisere og fjerne enn tradisjonelle bandasjer. 3 De bidrar også til å beskytte såret og huden rundt såret, og skaper et gunstig miljø for sårheling.
Safetac® er Mölnlyckes banebrytende silikonkontaktlag. Den innovative designen gjør at bandasjen former seg mykt etter huden. Safetac gjør at bandasjen ikke fester seg til det fuktige såret,3 noe som gjør den enkel å fjerne uten å skade huden. 4, 5 Alt dette gir en mindre smertefull opplevelse for pasienter å fjerne bandasjen. 6

Last ned vår guide til EB, som inkluderer en guide for valg av bandasje
Hvordan holde bandasjen på plass?
Hvis bandasjer sklir, kan de rive skjør hud og føre til at klær eller sengetøy fester seg i såret². For å holde bandasjene på plass, bruk en fikseringsbandasje som ikke legger trykk på såret og som opprettholder bevegelsesfriheten slik at bandasje og fiksering ikke forårsaker ytterligere blemmer. 2 Tubulære bandasjer kan brukes. 2
Håndtering av infeksjoner
På grunn av de store områdene med åpne sår som EB kan forårsake, har pasienter høy risiko for infeksjon. Antimikrobielle rensemidler, fuktighetskremer og topikal behandling er nødvendig for å håndtere biobyrden. 2
Håndtering av blemmer
Det er viktig å raskt ta seg av blemmer som oppstår hos EB-pasienter. 2 Intakte blemmer bør lanseres med en steril kanyle på det laveste punktet for å begrense vevsskade. 2 Bruk sterile tupfere eller kompresser for å forsiktig tømme blemmene.
Skånsom sårbehandling
Økt kunnskap om EB kan bidra til å redusere unødvendige plager og smerte. På vår læringsplattform, Clinical Learning Hub, finnes læringsmateriale og informasjon.
Det er viktig å vite hvilke produkter som passer for pasienter med EB. De anbefalte løsningene for behandling av EB, som beskrevet i den internasjonale konsensusen om beste praksis for sårbehandling i forbindelse med EB2, inkluderer flere produkter og løsninger fra Mölnlycke:
- Mepilex®7, 8
- Mepilex® Lite7
- Mepilex® Transfer7, 9
- Mepitel®7, 10
- Mepitac®7, 9
- Tubifast® plagg7
- Tubifast® 2-Way-Stretch7