Os prestadores de serviços de saúde estão sob constante pressão para reduzir custos e aumentar a eficiência para melhorar os padrões de atendimento e, ao mesmo tempo, evitar a contaminação cruzada. Manter a segurança do HCP e do paciente depende do acompanhamento de procedimentos assépticos na sala de cirurgia e, mesmo assim, as infecções na sala de cirurgia ainda acontecem.
A infecção associada à assistência à saúde (IRAS) é um grande problema econômico e de saúde, e a infecção do sítio cirúrgico (ISC) é um dos principais contribuintes. A taxa de ISC é influenciada por vários fatores diferentes. Microrganismos, como bactérias, vírus e fungos, podem potencialmente contaminar o ambiente da sala de cirurgia por meio de profissionais de saúde e roupas de funcionários ou equipamentos ou instrumentos cirúrgicos. O comportamento da equipe da sala de cirurgia também é uma influência; Quebras na técnica estéril, como higiene inadequada das mãos, falha em manter um campo estéril ou violação de luva, podem aumentar o risco de introdução de patógenos no local da cirurgia.
Apesar dos protocolos, as infecções continuam sendo uma grande preocupação no ambiente cirúrgico. As ISCs podem levar à necessidade de mais cuidados, o que significa internações hospitalares prolongadas, tempo da equipe, medicamentos adicionais, dispositivos, uso de energia e possivelmente outras intervenções cirúrgicas, que aumentam os custos de saúde e a mortalidade, além de serem menos sustentáveis.
Incidência de infecção
Estima-se que um em cada 20 pacientes submetidos à cirurgia desenvolverá uma infecção do sítio cirúrgico (ISC)1 e a taxa de exposição da equipe ao sangue do paciente durante a cirurgia é tão alta quanto 10,4 por 100 procedimentos2. É importante garantir a segurança do paciente na sala de cirurgia (SO) e proteger os profissionais de saúde contra infecções por doenças transmitidas pelo sangue.
Na Europa, as infecções de sítio cirúrgico afetam meio milhão de pessoas todos os anos e representam um custo adicional de 19 bilhões de euros3.
Exposição à infecção
Os profissionais de saúde são frequentemente expostos a patógenos. Ferimentos com agulhas, dos quais cerca de um milhão na Europa a cada ano4, os colocam em risco de contrair doenças transmitidas pelo sangue, incluindo hepatite B, hepatite C e HIV do sangue dos pacientes.
O fardo das infecções do sítio cirúrgico
As infecções do sítio cirúrgico são caras de tratar; eles também causam dor e trauma aos pacientes. Uma ISC pode, por exemplo, significar que um paciente desenvolve uma infecção profunda nos tecidos, o que resulta na necessidade de o paciente permanecer hospitalizado por um longo período de tempo, exigindo mais tempo da equipe, medicamentos, dispositivos, uso de energia e potencialmente outras intervenções cirúrgicas, e tudo isso tem um impacto ambiental e poderia ter sido evitado.
As ISCs são causadas por bactérias que entram através de incisões feitas durante a cirurgia. Os microrganismos entram por um dos seguintes:
- Da pele dos pacientes
- Dos cirurgiões e outros funcionários da sala de cirurgia
- Do ar
- De superfícies contaminadas ou instrumentos usados durante a cirurgia5
Prevenir o SSI não é fácil. Por exemplo, estima-se que cerca de um terço da população carrega naturalmente a bactéria, Staphylococcus aureus, na pele e nas narinas6. Algumas cepas dessa bactéria (por exemplo, Staphylococcus aureus resistente à meticilina, MRSA) são organismos multirresistentes. Tanto os estafilococos quanto as bactérias enterococos podem sobreviver por dias a meses após a secagem em tecidos e plásticos hospitalares comumente usados7.
O ar também é uma fonte de contaminação potencial. Os seres humanos perdem milhares de escamas da pele a cada minuto8, cada uma potencialmente carregando bactérias (80% das bactérias vêm do ar9).
Luvas para prevenir infecções
A prevenção de infecções e contaminação cruzada na sala de cirurgia envolve considerar o ar, os pacientes, a equipe, os equipamentos e as superfícies. Colaboramos com profissionais de saúde para encontrar as maneiras mais eficientes de prevenir infecções e contaminação cruzada.
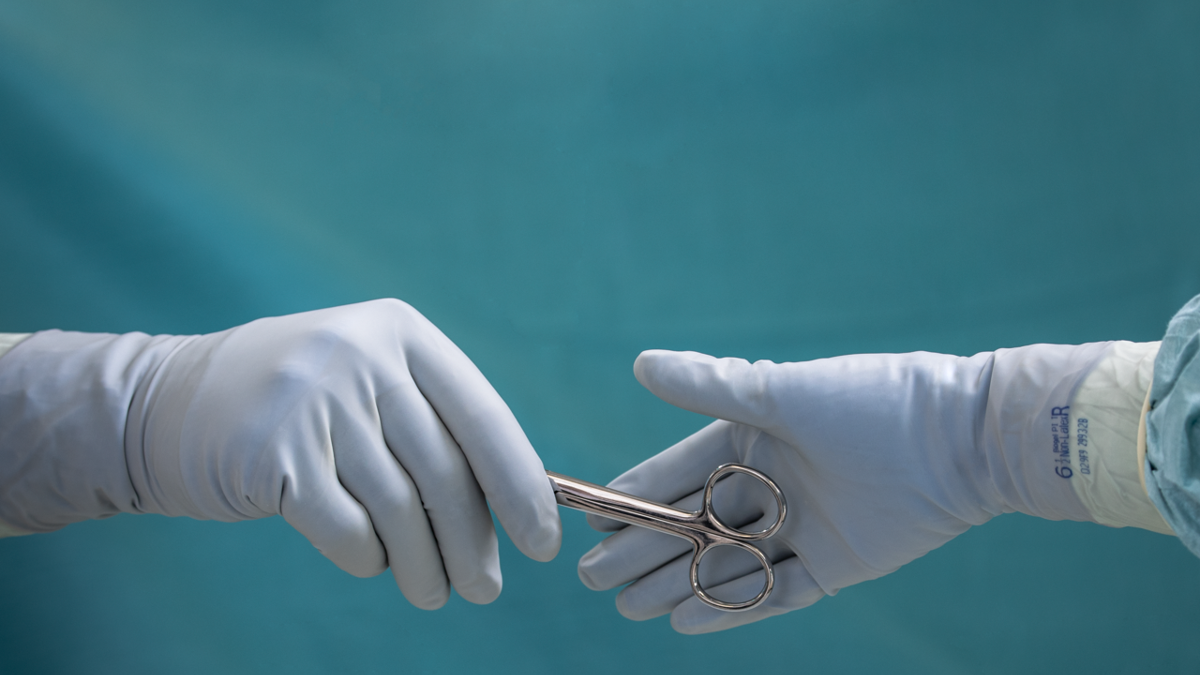
Luvas cirúrgicas
Luva única:
As luvas cirúrgicas ajudam a reduzir o risco de infecção para profissionais de saúde e pacientes10, 11 – e são um dos muitos fatores que trabalham juntos para prevenir a contaminação na sala de cirurgia10. Mas se uma luva for perfurada por uma agulha, a proteção é perdida e o orifício pode não ser visível. Há um risco aumentado de ISC quando as luvas são perfuradas11.
O pó de luva pode ser usado para facilitar a colocação e retirada de luvas cirúrgicas. Mas pode desencadear redução da resistência à infecção, contaminação ambiental bacteriana, reação de corpo estranho, cicatrização retardada de feridas, formação de aderências e formação de granuloma12, 13. Todas essas consequências potenciais podem aumentar o risco de ISC14 .
Luva dupla com indicação de punção:
A luva dupla com um sistema de indicação de punção – usando luvas e luvas – permite que o profissional de saúde veja uma punção da luva assim que ela ocorre. Isso significa que eles podem trocar rapidamente as luvas e continuar o procedimento sem comprometer a proteção contra infecções cruzadas15, 16.
Em um estudo com luvas utilizadas em procedimentos cirúrgicos, a taxa de detecção de perfurações durante a cirurgia foi de 90,2% com o subgrupo de luvas indicadoras, em comparação com 23% e 36,0% com os subgrupos de luvas combinadas (duas regulares) e luvas simples, respectivamente15.
A prática de luvas duplas comprovadamente reduz o risco de ferimentos por picada de agulha e outros perfurocortantes e exposição a infecções transmitidas pelo sangue. Uma revisão Cochrane de 2014 conclui que o enluvamento duplo reduz o risco de perfuração interna da luva em 71%, em comparação com o enluvou simples16.
As principais autoridades agora recomendam luvas duplas para cirurgias invasivas:
- Centros de Controle e Prevenção de Doenças (CDC)17
- Associação Nacional de Enfermeiras de Teatro (NATN)18
- Associação de Enfermeiros Registrados perioperatórios (AORN)19
- Colégio Americano de Cirurgiões (ACS)20
- Colégio Real de Cirurgiões da Inglaterra18
- Colégio Australiano de Enfermeiras de Sala de Cirurgia18
Prevenção de infecções com roupas de funcionários
As roupas da equipe desempenham um papel fundamental na prevenção de infecções - protegendo os pacientes e a equipe da sala de cirurgia contra contaminação e apoiando o ar limpo na sala de cirurgia.
Fatos de esfoliação para vários pacientes (reutilizáveis)
Os trajes têxteis tradicionais são lavados entre as cirurgias e reutilizados. No entanto, o uso de têxteis para vários pacientes (reutilizáveis) levanta preocupações sobre a limpeza eficaz das roupas lavadas e os riscos potenciais da produção de fiapos, preocupações com a saúde humana e segurança e impacto ambiental.
Limpeza de roupas de esfregar para vários pacientes
Manchas, desgaste e perigos invisíveis, como bactérias, podem comprometer a proteção e a qualidade do desempenho.
Em primeiro lugar, podem ser garantidas instalações de lavanderia eficazes, sejam elas internas ou entregues por terceiros? Muitas vezes, as lavanderias abrigam patógenos mesmo em ambientes limpos, levando à recontaminação após a desinfecção. Em um estudo, um epidemiologista determinou que a lavanderia era um potencial vetor não reconhecido de infecções hospitalares21.
A dificuldade de remover efetivamente bactérias recalcitrantes, como o clostridium, foi demonstrada em um grande hospital universitário acadêmico nos Estados Unidos. Foi determinado que existiam altos níveis de CDIFF tanto nas áreas sujas e limpas da lavanderia quanto nas alças dos caminhões de entrega que transportavam os têxteis processados de volta para a instalação22.
O aumento do risco de partículas transportadas pelo ar devido à roupa vem da produção de fiapos. As partículas transportadas pelo ar aumentam o risco de ISC, e a contaminação por fiapos de feridas cirúrgicas contribui para outras complicações, como trombogênese (coágulos sanguíneos), infecções, inflamação amplificada, má cicatrização de feridas, granulomas, aderências e formação de cápsulas.
Saúde e segurança humana de roupas para vários pacientes
A saúde ocupacional é um componente crítico da sustentabilidade e, por extensão, uma parte fundamental para garantir a saúde ocupacional e a segurança humana é reduzir o risco de exposição a material contaminado para todos os funcionários. Com têxteis multipacientes (reutilizáveis), a lavagem de reutilizáveis representa riscos de saúde e segurança ocupacional23, tanto para usuários, pacientes e funcionários da lavanderia. Os trabalhadores da lavanderia hospitalar, por exemplo, manuseiam reutilizáveis repetidamente e correm o risco de exposição a material contaminado e infecção nas lavanderias hospitalares.
Impacto ambiental de roupas para vários pacientes (reutilizáveis)
Os fatos de lavagem para vários pacientes (reutilizáveis) também têm um claro impacto ambiental. A pegada ambiental da lavagem de reutilizáveis inclui o consumo de água24, patógenos AMR que entram em águas residuais25 e biocidas e detergentes que entram em águas residuais. Além disso, as lavanderias exigem muita água quente, o que consome muita energia. De fato, a lavanderia consome aproximadamente 50-75% do total de água quente gerada em um hospital26. Por fim, as funções de transporte e entrega de lavanderia também contribuem para as emissões de CO2 .
Fatos de limpeza para um único paciente (utilização única)
Os fatos cirúrgicos para um único paciente (uso único) contribuem para as medidas de controlo de infeções hospitalares. Os trajes de polipropileno, em particular, estão associados a uma contaminação bacteriana do ar e da ferida significativamente menor do que as camisas e calças de algodão convencionais27.
O uso de roupas de esfrega para um único paciente garante que o usuário tenha sempre um produto novo e com controle de qualidade. Não há risco de danos ou contaminação por uso anterior.
Fatos de ar limpo
O ar ultralimpo na sala de cirurgia é obtido por uma combinação de fluxo de ar laminar, o número de aberturas de portas, o número de pessoas na sala de cirurgia e roupas de ar limpo. É particularmente importante em intervenções ortopédicas, de implantes e pediátricas.
Os trajes de ar limpo são especialmente projetados para reduzir a contaminação de microrganismos transportados pelo ar pela equipe. Eles têm um efeito protetor melhor do que um sistema multipaciente (reutilizável) feito de algodão/poliéster, conferindo alta resistência à penetração bacteriana28 mesmo quando a ventilação comum é usada na sala de cirurgia29.
Prevenção da contaminação da pele do paciente
Campos cirúrgicos e lavagem de corpo inteiro podem impedir que microorganismos da pele do paciente contaminem a ferida cirúrgica e causem ISCs.

Campos cirúrgicos
Os campos cirúrgicos evitam a transferência de microrganismos da pele do paciente em procedimentos cirúrgicos. Os materiais impermeáveis controlam a infecção, enquanto o controle eficaz de fluidos permite uma área de trabalho mais seca. Os campos cirúrgicos mais eficazes têm menos peças e são fáceis de usar – para reduzir o risco de contaminação.
Lavando a pele
A lavagem de corpo inteiro reduz a carga bacteriana da pele e, em última análise, diminui o risco de ISC. Existem várias maneiras de limpar a pele:
- Água e sabão: o procedimento padrão típico de limpeza do paciente. Mas isso simplesmente espalha os organismos, liberando as bactérias sobre a superfície da pele a partir das áreas naturalmente fortemente colonizadas30.
- Iodopovidona: a lavagem corporal pré-operatória com iodo povidona fornece alguma proteção. Mas produtos associados à cirurgia, como sangue, ônibus e gordura, tornam-na menos eficaz31.
- Solução de digluconato de clorexidina: em vários estudos, descobriu-se que uma solução de digluconato de clorexidina previne condições adquiridas em cuidados de saúde em ambientes de terapia intensiva32. Protocolos cirúrgicos recentes recomendam que os pacientes tomem banho duas vezes com solução de digluconato de clorexidina antes da cirurgia, esperando pelo menos um minuto antes de enxaguar33. Também é menos provável que cause reações cutâneas do que as alternativas34.
Reduzindo possíveis vetores de infecção com bandejas de procedimentos cirúrgicos
Além de aumentar a eficiência e a conveniência, as bandejas de procedimentos cirúrgicos como o ProcedurePak reduzem o potencial de introdução de fontes adicionais de microrganismos na sala de cirurgia35. Todos os componentes, instrumentos cirúrgicos e campos cirúrgicos e aventais específicos para procedimentos necessários para realizar uma cirurgia estão contidos em um único pacote. A embalagem forma a base não apenas para menos tempo de preparação, menos tempo de abertura e configuração³⁸, mas também para reduzir o risco de contaminação na sala de cirurgia devido a menos embalagens para abrir³⁹.
Tudo em um e uso único
O ProcedurePak foi projetado para incluir todos os componentes de um único paciente necessários para um único procedimento cirúrgico em um único pacote, o que significa que há menos pacotes para abrir, desperdício reduzido na sala de cirurgia36 e menos risco de contaminação37.
A conveniência tudo-em-um do ProcedurePak também permite uma configuração mais rápida da sala de cirurgia, o que contribui para uma redução geral na duração do procedimento, o que também reduz o risco de SSI.



